当院は院内の
感染予防対策を
徹底しております
当院の感染予防対策
『ウィズコロナ』『アフターコロナ』の時代を見据えた歯科医院にしかできないことを
当院は、院内にウィルスの除去に効果のある、空気清浄機やセントラルバキューム・紫外線除菌装置Care222を導入し、器具は患者様ごとに個別に滅菌、チェアサイドにはパーテーションを設置するなどして感染防御対策を徹底し、新型コロナウィルスやその他の感染症から患者様の安全を守るための環境を整備しております。
-

紫外線殺菌装置
あらゆるウィルスが不活性化する効果が
立証された紫外線殺菌装置Care222™
全国に先駆けて導入しております -

セントラルバキューム
削りかすが室内に拡散しないよう、
セントラルバキュームシステムを導入して
エアロゾル感染対策を施しております
一生涯を健康なお口で
過ごすために
当院の治療について
こんなお悩みは
ありませんか?
-

- 綺麗な歯を維持したい
- むし歯になりたくない
-

- 歯が痛い・しみる
- 歯に穴が開いている
-
- 入れ歯が痛い
- 入れ歯がよく外れる
-

- 歯ぐきから血が出る
- 口臭が気になる
-
- 子供をむし歯から守りたい
- フッ素を塗ってほしい
-
- 銀歯を白くしたい
- 歯の見た目を綺麗にしたい
-

- 歯を白くしたい
- 歯の黄ばみが気になる
-

- 咬み合わせが気になる
- 歯ぎしりをしてしまう
当院ではより精密な
検査・治療を行います
-

歯科用ルーペによる
精密な治療 -

マイクロスコープ
による精密な治療 -
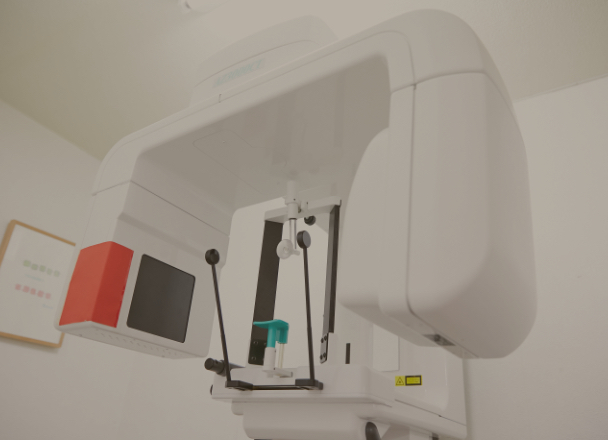
歯科用CTによる
精密な検査
当院では、より精密な検査・治療を行うため、保険診療においても歯科用CTによる精密な検査をはじめ、肉眼ではわかりにくい細部を歯科用ルーペやマイクロスコープで拡大して治療を行っております。
むし歯になっている部分だけを的確に除去し、今まで難しかった精密な治療を行い、歯を残すことで、結果的に歯の寿命を延ばすことにつながります。
※マイクロスコープの台数・担当Dr.の予約枠に限りがございますので、マイクロスコープ治療をご希望の方は予約時に「マイクロスコープ希望」の旨をお申し付けください。
当院の特長
-
再発させないための
治療・
メインテナンス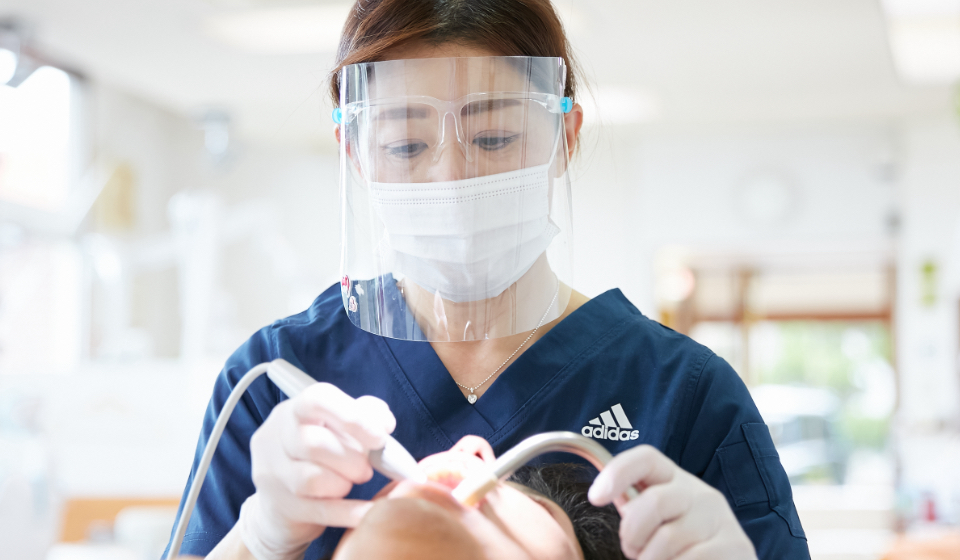
当院では歯科医師・歯科衛生士が連携して、歯周病・むし歯の再発予防に力を注いだ治療を行っております。保険診療においてもラバーダム防湿法を採用し、より安全で確実な治療を目指しております。
-
なるべく抜かない
『歯を残す』治療
マイクロスコープや拡大ルーペを用いて視野を拡大することにより、必要最小限の部分だけを削ってなるべく歯を残す治療を行います。また、検診時にもむし歯の見落としを防ぐことができます。

根管治療
当院では、保険治療においてもマイクロスコープを使用しております。特に歯の大黒柱である「根」の内部の感染症である『根管治療』を行う際には、ラバーダムという器具とマイクロスコープを使用することで、より成功率の高い根管治療を実践しています。 また、他院で治療困難であったり抜歯と診断された患者様の治療も行っております。

マイクロスコープを用いた精密治療
一見虫歯が無いように見えても被せ物や詰め物の下で虫歯になっていることがあります。
また歯と被せの境界部分の精度が悪いと汚れが溜まりやすくなり、虫歯や歯周病の原因となる可能性があります。
当院ではマイクロスコープという手術用顕微鏡を使用し、より精度の高い被せの治療を行っています。

インプラント
当院では、入れ歯が合わない・入れ歯では満足できないなどの失った歯の機能を回復するために、歯科用CTを用いたより安心安全なインプラント治療を行っております。
インプラント治療をお考えの方はぜひ当院にお越しください。

診療案内
-

むし歯治療
なるべく削らない・抜かない治療を行っております
詳しく見る
-

歯周病治療
自覚症状なく悪化してしまうので、早期に治療をしましょう
詳しく見る
-

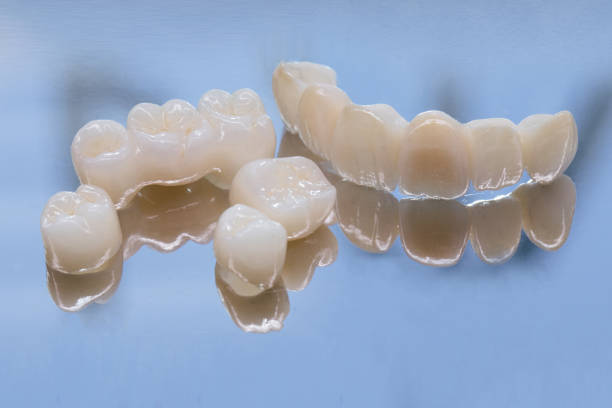
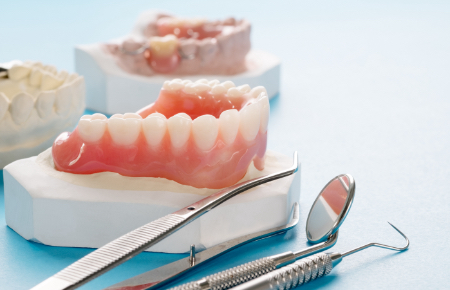
入れ歯(義歯)
入れ歯が合わない・痛みがあるといった方はご相談ください
詳しく見る
-

予防治療
予防で最も重要なのは『普段の歯みがき』です
詳しく見る
-

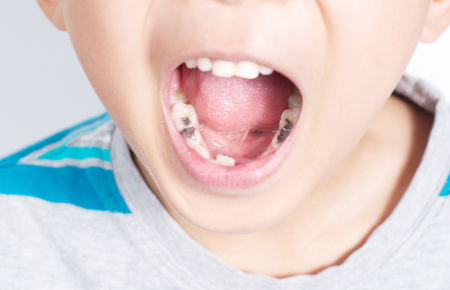
小児歯科
歯を守るために歯医者に通うという習慣をつけましょう
詳しく見る
-

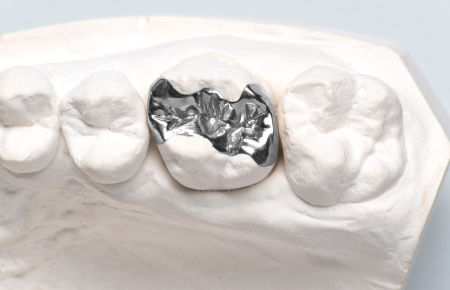
審美治療・
ホワイトニング歯をより美しく魅せたいというお悩みを解決します
詳しく見る
-
マウスガード
スポーツ競技中に起きがちな事故を防ぐためのものです
詳しく見る

訪問診療
来院が難しい患者様のために、ご自宅・施設にお伺いして治療と口腔ケアをさせていただいております。
訪問診療を受けることで、いつまでもご自身の歯でおいしく召し上がっていただけるようにお手伝いいたします。
採用情報
歯科医院はチームワークが重要であり、それぞれのスタッフが自分の役割をしっかり果たして支え合うことによって、
患者様に良い歯科医療サービスが提供できると考えております。
地域の患者様のために、あなたの力を貸してください!!
よくある質問
-
Q⚠️初診時・再診時にかかる費用について⚠️
 A
A初診・再診で来院された際に必要となる治療費の目安についてお知らせします。(以下、すべて3割負担の保険診療の場合) ①初診時 初診時にはまずレントゲン撮影を行う場合がほとんどであり、いくつかの種類があります。 ・パノラマレントゲンというお顔全体を撮影するレントゲン ・デンタルという歯を中心とした小さいレントゲン ・CTというお顔全体を立体的に撮影するレントゲン それに加えて歯周組織検査という歯茎の検査を行います。 検査だけで費用はだいたい1000~2000円(CTレントゲン撮影を行う場合は+3500円程度)であり、検査後にそのまま治療や歯石取りを行う場合は +2000~3000円かかる場合が多いです。 以上より、初診時にかかる費用の目安としては治療費を含めても5000円以内がほとんどですが、念の為に10000円ほどご準備いただければまず問題ありません。 ②再診時 日本の保険診療は先進国の中では例外的に治療費が安く設定されています。通常の治療や検診では2000~3000円以内に収まりますが、被せ物や入れ歯が入る際には保険診療であっても5000円~20000円ほどかかる場合もあります。通常よりも費用がかかる場合は、事前にお伝えしますのでご安心ください。また保険外診療を希望される場合は、別途説明いたします。 なお、当院では現在のところ治療費のお支払いは現金のみとなっております(クレジットカード、電子マネー不可)。 医院の近辺にATMなども無いため、ご来院の際はお手数ですが前もって現金の準備をお願いいたします。 ご不便をおかけしますが、何卒ご理解・ご協力のほどよろしくお願いします。


-
Qよくある質問について
 A
Aこれからお客様からいただいたご質問を掲載していきます。

症例ブログ
マイクロスコープを用いた根管内破折器具の除去
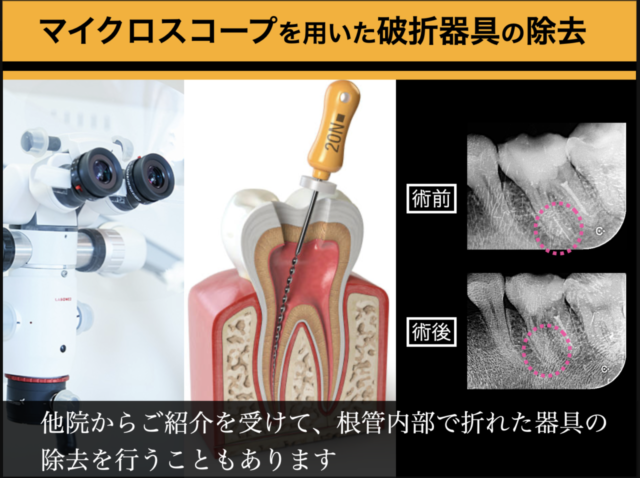
After
| 年齢 | 36 |
|---|---|
| 主訴 | 治療中に根の中で器具が折れた |
| 治療回数 | 計5回(根管治療+修復治療) |
| 治療期間 | 1ヶ月 |
| 費用 | 約8000円(レントゲン検査、根管治療) |
| 注意点 | 他歯科医院様よりご紹介いただきました患者様です。根管治療中に「ファイル」と呼ばれる針のような細い器具が根管の中で折れてしまい、除去が困難とのことで当院に紹介来院されました。 根管治療中にファイルが折れてしまうと、折れた部分から先に器具が入らず治療不可能となります。マイクロスコープを使用して破折ファイルを確認後、慎重に除去を行いました。 |